腎臓病の正しい理解のために
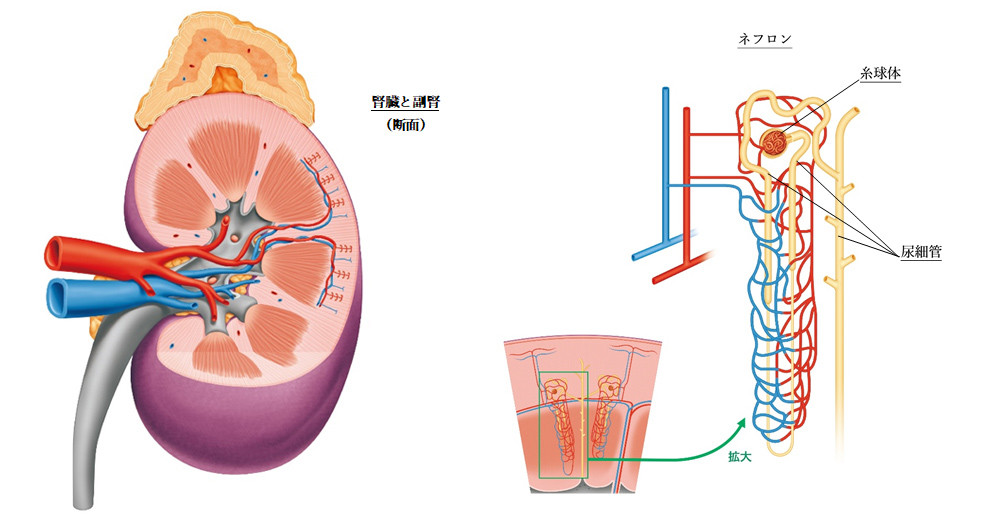
腎臓は背中側の腰より少し上に、背骨を挟んで左右に1個ずつあります。ソラマメのような形をしており、成人の腎臓の大きさはこぶし大、重量は120~150g程度です。腎臓の上にはホルモンを作る副腎が乗っています(左図)。
腎臓の主な5つのはたらきについて説明します。
(1)血液中の老廃物や水分の排泄
1つの腎臓にはネフロンという組織が約100万個あり、そこで尿が作られています。ネフロンは、糸球体という毛細血管のかたまりとそれを包む部分(ボウマンのう)および尿細管からなります(右図)。
糸球体は血液から尿を生成するフィルターの役割をします。心臓から送り出される血液の約1/4が腎臓に流れ込み、糸球体でろ過された液(原尿)は尿細管を経て尿となり、血液中の老廃物(尿毒素)、不要物が余分な水分とともに排泄されます。
(2)体内環境の維持:水分(体液)、ミネラル、酸性・アルカリ性の調節
ナトリウム、カリウム、カルシウム、リン、重炭酸イオン、水分のうち体に必要なものが尿細管から再吸収されます。こうして体内のイオンバランスが一定に保たれ、血液の弱アルカリ性が保たれます。糸球体でろ過された原尿の99%は尿細管から再吸収されます。
(3)血圧の調整
腎臓は血圧が低いときは体内から塩分や水分が失われるのを防ぎ、血圧が高いときは体内の余分な水分や塩分を排出します。血圧が低いと腎臓の血流がおちて尿を効率よく作れなくなるため、腎臓からレニンという酵素が分泌されます。レニンが血液中のタンパク質と反応してできたアンギオテンシンⅡにより血管が収縮し、副腎皮質からアルドステロンというホルモンが分泌されて血液の量が増えるため、血圧が上がります。
(4)造血
腎臓はエリスロポエチンという造血ホルモンを産生します。エリスロポエチンは骨髄で赤血球が作られるのを助けます。
(5)骨の代謝
ビタミンDは腎臓で活性化され、活性型ビタミンDは腸管からカルシウムの吸収を促進します。
そのため、腎臓は健康な骨を保つのに重要です。
腎臓病の症状
初期の段階では多くの患者さんは無症状または少量の蛋白尿が出る程度ですが、進行すると以下の症状がみられることがあります。
(1)尿の泡や色の変化
尿の泡立ちが強くなかなか消えない時や、尿が毎回泡立つ時は、尿蛋白がでている可能性があります。
血尿は、尿に赤血球が混ざった状態の尿です。肉眼でもわかるものを肉眼的血尿(褐色・コーラ色など)、見た目にはわからず尿の顕微鏡検査でわかるものを顕微鏡的血尿といいます。血尿の原因は、糸球体腎炎などの腎臓内科の病気と、尿路結石や膀胱癌などの泌尿器科の病気に分けられます。尿の顕微鏡検査で変形赤血球を認め、蛋白尿がでている場合には、糸球体腎炎の可能性が高くなります。
(2)尿量が多い・少ない
腎臓の機能が低下すると、尿の濃縮力が低下して薄い尿がたくさん出るために、夜間トイレに行く回数が増えます。さらに腎機能の低下が進行すると、尿量は少なくなります。熱中症などで高度の脱水症になり腎機能が急激に悪くなった場合は、尿量が少なくなります。
(3)むくみ
体に余分な水分や塩分がたまった状態を浮腫(むくみ)といいます。腎臓の機能が低下する慢性腎不全では、体から余分な水分や塩分を排泄する力が弱くなるため、むくみが起こります。血液中のタンパク質が尿に大量にもれるネフローゼ症候群では、血管内の水分が血管外に滲み出て、むくみを生じます。
(4)高血圧
腎臓の機能が低下すると、余分な水分や塩分の排泄ができなくなるため、血液の量が増えて血圧が上昇します。腎臓から血圧上昇にかかわる酵素(レニン)の分泌が増えて、血圧が高くなります。腎臓の毛細血管である糸球体の数が減少してくるため、血圧が上がりやすくなります。
(5)貧血
腎不全が進行してくると、腎臓から造血ホルモン(エリスロポエチン)の分泌が少なくなり、貧血が進行します。
(6)骨がもろくなる
腎不全が進行してくると、腎臓で活性型ビタミンDが作られなくなるため、腸管からのカルシウム吸収が悪くなり、骨がもろくなります。
(7)全身の症状
末期腎不全で尿毒素がたまり尿毒症の状態になると、吐き気や頭痛、疲労感、食欲不振、けいれん、意識障害、心不全や肺うっ血による呼吸困難などを起こして命にかかわります。
対象疾患
検尿異常
検尿は腎臓の検診として最も重要です。特に尿蛋白が見られた場合には糸球体腎炎やネフローゼ症候群の可能性もあり精査が必要です。糸球体腎炎とは腎臓の中にある糸球体に炎症があることを指し、腎機能低下の原因となります。本邦で最も多い糸球体腎炎であるIgA腎症は約70%が検尿異常で見つかっています。IgA腎症は適切な治療を行うことで腎機能低下を防ぐことができます。
ネフローゼ症候群とは尿に⼤量の蛋⽩が漏れている状態です。ネフローゼ症候群には腎臓の病気によっておこる一次性と糖尿病や膠原病によっておこる二次性があります。蛋白尿自体が腎機能を低下させる原因になるとされ、早期の原因究明と治療が必要です。
慢性腎臓病
慢性腎臓病(CKD)は、腎臓の働きが徐々に低下していくさまざまな腎臓病の総称で、腎機能が健常者の6割以下、もしくは蛋白尿などの異常がある状態が3ヶ月以上続く場合を指します。日本では成人の8人に1人がCKDといわれており、80歳代では2人に1人と高齢になるに従って罹患率が高くなります。CKDは糖尿病、高血圧、脂質異常症などの生活習慣病と密接に関連しています。これらの生活習慣病は、いずれも動脈硬化などの血管障害の原因となります。腎臓には細小血管である糸球体をはじめ、大小さまざまな血管が分布しているため、生活習慣病による血管障害は腎臓に悪影響を及ぼします。進行した糖尿病による糖尿病性腎症、長期間の高血圧による腎硬化症は、透析を必要とする末期腎不全の主な原因となっています。また、進行した慢性腎臓病では、脳卒中や心筋梗塞のリスクが高くなります。
CKDの発症・進行を防ぐには、減塩などの食事管理、適度な運動、節酒、禁煙といった生活習慣の是正が大切です。とくに高血圧は腎臓の機能を低下させるため、RAS阻害薬などの降圧薬を用いて血圧を調整します。糖尿病が原因の場合は血糖をコントロールする治療を行います。脂質異常症の薬物治療も合わせて行います。
高血圧と腎障害
慢性腎臓病により腎機能が低下すると、余分な水分や塩分を排出できなくなるため高血圧になります。また、高血圧は腎機能低下につながります。腎硬化症は、高血圧が原因で腎臓の血管に動脈硬化がおこり、腎臓に障害をもたらす疾患です。腎臓の細動脈硬化が進行して血管の内腔が狭くなり、血液の流れが悪くなると、徐々に糸球体が硬化し、腎機能が低下して慢性腎不全に進行します。同時に腎臓以外の動脈硬化も進行するため、脳卒中や心筋梗塞のリスクが高くなります。
日本の高血圧患者数は約4300万人といわれ、そのうち3100万人が管理不良とされています。血圧が高くなるほど、脳卒中、心血管病、慢性腎臓病の罹患リスク、死亡リスクは高くなります。日本では高血圧に起因する脳心血管病死亡者数は年間約10万人と推定されており、高血圧を予防することは脳や心臓を守ることにつながります。日本人の高血圧の約9割は体質や生活習慣に起因した本態性高血圧です。腎機能が保たれているうちに減塩を主体とした生活習慣の改善や降圧薬の服用を開始することで、適切に血圧をコントロールすることが大切です。
糖尿病と腎障害
糖尿病で血糖値の高い状態が10~20年続くと、腎臓の細小血管である糸球体がダメージを受け、蛋白尿の一種である微量アルブミン尿が出始めます。次第に蛋白尿が増え、ネフローゼ症候群となります。蛋白尿も腎機能低下に拍車をかけ、徐々に腎機能が低下して腎不全になります。現在、新たに透析を始める腎臓病では糖尿病性腎症が最も頻度の高い疾患です。微量アルブミン尿を認める早期(腎症2期)の時点であれば、厳密な血糖管理、RAS阻害薬を用いた血圧管理により腎症の進行を遅らせることができます。早期の段階を過ぎてしまうと進行はきわめて速く、2~5年で末期腎不全となり透析が必要になります。腎症が進むうちに、心血管系疾患の発症のリスクも高まります。
糸球体腎炎
糸球体腎炎は、糸球体の炎症により蛋白尿や血尿が出る腎臓病の総称です。さまざまな種類があり、診断と治療方針の決定には腎生検(腎臓の組織検査)が必要です。
▪急性糸球体腎炎
扁桃炎や咽頭炎が治ってから、1~2週間経って発症する一過性の腎炎(糸球体の炎症)です。顔面・まぶた・足のむくみ(浮腫)、血尿や蛋白尿、高血圧、尿量減少などが主な症状です。重症の場合には全身がむくんで、肺のむくみ(肺水腫)により呼吸困難を起こすこともあります。主にA群β溶連菌の感染により扁桃炎や咽頭炎がおこり、血液中で形成された免疫複合体が腎臓の糸球体に沈着して腎炎を発症します。血液検査では免疫物質の補体が低下し、溶連菌感染を示すASO・ASK抗体価が上昇します。
通常の治療は安静と水分・塩分制限、利尿薬、降圧薬の内服です。感染症の経過中に発症した場合には、そちらの治療も行います。
▪IgA腎症
世界で最も多い腎炎で、日本人における慢性糸球体腎炎の約30%を占めています。未治療の患者さまでは発病から20年で約4割が進行して腎不全となり、透析が必要になる予後不良の腎臓病です。診断には腎生検(腎臓の組織検査)を行い、糸球体のメサンギウム領域(糸球体の毛細血管のすき間を埋める組織)に免疫グロブリンの一種であるIgAの沈着を確認する必要があります。治療にはRAS阻害薬などの降圧薬、ステロイドを含む免疫抑制薬を使用します。適応があれば、扁桃摘出術とステロイドパルス療法を組み合わせた治療を行います。
▪微小変化型ネフローゼ症候群
尿に多量の蛋白(3.5g/日以上)が出て、血液中の蛋白で最も多いアルブミンが減少するために(3.0g/dl以下)、血管内の水分が外に滲み出てむくみ(浮腫)が起こる病気のことを、ネフローゼ症候群といいます。ネフローゼ症候群の鑑別のために腎生検を行い、糸球体にほとんど変化を認めないものを微小変化型ネフローゼ症候群とよびます。小児~若年者に好発し、花粉症や喘息、アトピー性皮膚炎などアレルギーの方に多くみられます。発症は急激で、突然に大量の蛋白尿が出て、全身がむくんで体重が増加し、胸水や腹水がたまることもあります。ステロイド薬がよく効きますが、再発する方も多くみられます。難治例にはシクロスポリンなどの免疫抑制薬や生物学的製剤(リツキシマブ)が用いられます。
▪巣状分節性糸球体硬化症
ネフローゼ症候群の原因となる比較的まれな腎炎です。腎生検では一部(巣状)の糸球体のうち部分的(分節性)に血管が硬くなる変化が認められます。発症パターンは急激で微小変化型ネフローゼ症候群に似ていますが、ステロイドなどの免疫抑制治療に抵抗性で高度の蛋白尿が持続し、徐々に硬化した糸球体が増えて腎不全に進行するリスクが高いです。
▪膜性腎症
中高年に多く、成人のネフローゼ症候群の約25%を占める腎炎です。腎生検では、糸球体の血管壁(基底膜)に免疫グロブリンの一種であるIgGが沈着して厚く見えます。原因不明の一次性と、膠原病、B型あるいはC型肝炎ウイルス感染、薬剤、悪性腫瘍を原因とした二次性があります。治療は、二次性の場合は原因に対する治療を優先します。一次性の場合は自然に軽快することもありますが、高度の蛋白尿が持続した場合には腎不全に進行するリスクが高くなります。むくみに対して利尿薬、蛋白尿を減らす効果のある降圧薬(アンギオテンシン受容体拮抗薬)を使用します。必要な場合にはステロイドなどの免疫抑制療法を行います。
▪膜性増殖性糸球体腎炎
ネフローゼ症候群を呈することが多い、比較的まれな腎炎です。腎生検では糸球体の血管壁(基底膜)が厚くなり、メサンギウム細胞が増殖して特徴的な所見がみられます。小児~若年者に多い原因不明の一次性と、C型肝炎やリンパ腫、膠原病などを原因とした二次性があります。血液検査では免疫物質の補体(C3、CH50)が低下します。治療は、二次性の場合には原因に対する治療を行います。一次性の場合はステロイド薬を使用しますが、治療に抵抗する症例も多くみられます。
▪急速進行性糸球体腎炎
腎臓の糸球体に高度の炎症がおこり、血尿・蛋白尿が出現して、数日~数週で急速に腎機能が低下し、数週~数ヶ月で腎不全におちいる予後不良の腎炎です。発熱、倦怠感、食欲不振、体重減少などの全身症状がみられることが多く、腎生検では糸球体の毛細血管が破れて、壊死や半月体とよばれる細胞増殖の所見を認めます(壊死性半月体形成性糸球体腎炎)。原因はさまざまですが、最も多いのは膠原病の血管炎である顕微鏡的多発血管炎(MPA)で、間質性肺炎や肺胞出血などの重篤な合併症をおこすことがあります。MPAでは、血液検査で抗好中球細胞質抗体のMPO-ANCAが陽性となります。診断がついたら早急にステロイド治療を開始します。免疫抑制薬(シクロホスファミド)を併用し、重症例には血漿交換療法、難治例には生物学的製剤のリツキシマブで治療します。
膠原病などの疾患に伴う腎障害
▪ループス腎炎
全身性エリテマトーデス(SLE)[膠原病 全身性エリテマトーデス 参照]に伴う腎炎で、SLEの約70%におこるとされています。SLEの症状とともに血尿や蛋白尿(0.5g/日以上)、尿の顕微鏡検査で細胞性円柱を認めた場合には、ループス腎炎の可能性が高くなります。腎生検を行って診断を確定し、腎炎の程度に応じて治療方針を決めます。治療にはステロイド薬、ミコフェノール酸モフェチル、シクロホスファミドなどの免疫抑制薬、免疫調節薬のヒドロキシクロロキンを使用します。
▪ANCA関連血管炎に伴う腎炎
ANCA関連血管炎には、顕微鏡的多発血管炎(MPA)、多発血管炎性肉芽腫症(GPA)、好酸球性多発血管炎性肉芽腫症(EGPA)の3疾患があります。全身の小動脈がおかされる血管炎で、血液検査で抗好中球細胞質抗体(ANCA)が陽性となり、いずれも発熱、体重減少などの全身症状を伴い、皮膚の紫斑、神経症状(手足のしびれ・運動障害)、関節痛を認めることが多いです。ANCA関連血管炎に伴う腎炎は、腎生検で壊死性半月体形成性糸球体腎炎の所見を認めます。MPAは日本人の高齢者に多く、MPO-ANCA陽性で、発症時に急速進行性腎炎を呈することが多いため注意が必要です。GPAはPR3-ANCA陽性で、眼、鼻・副鼻腔、耳⇒肺⇒腎臓の順に病変が出現します。EGPAは喘息などのアレルギー症状が先行し、約半数の患者さんでMPO-ANCAが陽性となります。治療は急速進行性糸球体腎炎のところで述べたとおり、強力な免疫抑制療法を行います。
▪IgA血管炎に伴う腎炎(紫斑病性腎炎)
IgA血管炎は皮膚の紫斑、関節炎や腹痛・下血などの消化管症状、腎障害をおこす全身性の小型血管炎です。3~10歳の小児に好発し、秋から冬に多く発症します。紫斑、関節炎は下肢に多く、消化器症状は小児の場合、腸重積をおこすことがあります。腎炎(紫斑病性腎炎)は約50%の患者さまにみられ、紫斑や関節炎から少し遅れて出現し、血尿・蛋白尿を認め、腎機能の低下がおこることもあります。腎生検ではIgA腎症と同じ所見を認めます。多くは自然軽快しますが、成人発症の紫斑病性腎炎では末期腎不全に至ることもあり、ステロイド薬などを用いた免疫抑制療法が必要となる場合があります。
▪IgG4関連腎臓病
IgG4関連疾患は、唾液腺、涙腺、膵臓、腎臓をはじめとした全身の多臓器が腫れて硬くなり、機能障害をおこす原因不明の病気です。血液検査で免疫グロブリンの一種であるIgG4が高くなり、腫れた臓器の組織検査でIgG4を分泌する細胞(IgG4陽性形質細胞)の著しい浸潤と特徴的な線維化を認めます。IgG4関連腎臓病は中高年男性に多くみられ、自覚症状や検尿異常に乏しく、約6割の患者さまは多臓器病変の全身精査中にCTなどで偶然発見されます。ステロイド薬はよく効きますが、薬を減らしてくると再発することが多いです。
多発性嚢胞腎
尿細管の太さを調節するPKD遺伝子の異常が原因で起こります。両方の腎臓に多数の嚢胞(液体が入った袋)ができて、年齢とともにその数・大きさが増大し、腎臓の機能が徐々に低下します。進行すると側腹部痛や背部痛などの症状を認め、嚢胞の一部が破れて血尿が出ることがあります。約半数の患者さまは70歳までに腎不全となり、透析が必要になります。脳動脈瘤を合併することが多いため、MRIなどで定期検査を行います。高血圧の合併も多いため、治療が必要となります。嚢胞形成を抑制するバゾプレシン受容体拮抗薬により、進行を抑えることが期待できます。
急性腎障害
急性腎障害とは、数時間~数日の間に急激に腎機能が低下する状態で、救急医療を必要とする重篤な疾患です。尿から老廃物を排泄できなくなり、さらに体内の水分量や塩分量など(体液)を調節することができなくなります。症状は、尿量減少、むくみ(浮腫)、食欲低下、全身倦怠感などです。血液検査では、血清尿素窒素(BUN)、血清クレアチニン(Cr)、カリウム(K)の高値を認めます。超音波検査やCTでは、腎臓の腫大が認められます。原因としては、(1)脱水や出血による腎血流の低下(腎前性)、(2)腎臓より下部の尿路(尿管・膀胱・尿道)の閉塞(腎後性)、(3)腎臓での血流障害(播種性血管内凝固症候群、血栓性血小板減少性紫斑病、溶血性尿毒症症候群)や糸球体疾患(急性糸球体腎炎、急速進行性糸球体腎炎、ループス腎炎、ANCA関連血管炎など)、尿細管・間質疾患(急性間質性腎炎、薬剤や横紋筋融解症による急性尿細管壊死)などの腎臓自体に原因がある場合(腎性)に大別されます。早急に原因を突き止め、その治療を行うとともに、透析治療などで体のバランスを整える必要があります。

小児の腎臓病について
小児の腎臓病は学校検尿で血尿や蛋白尿を指摘されることをきっかけに見つかることがほとんどです。
特に原因となる病気がなく、経過を見るだけで良い起立性蛋白尿や良性家族性血尿などのこともありますが、詳しい検査や治療が必要となることもあります。
小児の腎臓病では大きく分けて生まれつきのものとそれ以外のものに分けることができます。生まれつきの病気としては腎臓が十分に発達しなかった低形成腎や、尿の通り道が細くて流れが滞る水腎症、尿が膀胱から腎臓に逆流する膀胱尿管逆流症などがあります。その他の病気としてIgA腎症やネフローゼ症候群、急性糸球体腎炎などがあります。治療は病状によって異なりますが、大切なことは早期に発見すること、継続的に病院受診して治療のタイミングを逃さないことです。まずは尿潜血や尿蛋白の程度を確認し、経過をみてよいものかを判断します。また、超音波で腎臓と尿の通り道に異常がないか確認します。軽い検査値の異常でも半年から1年以上続く場合にはさらに詳しい検査が必要です。
小児の腎臓に関連した症状として、夜尿症(おねしょ)も重要です。5-6歳では20%、7歳で10%くらいのお子さんに夜尿症がみられます。夜尿症は何もしなくても1年毎に15%程度が自然に治るとされています。また、夜尿症をきっかけに他の腎臓病が発見されることがあります。特に昼間のおもらしがあるお子さんは要注意で、膀胱や腎臓の機能に異常がみつかることがあります。
とくに原因のない夜尿症であれば適切に治療することで治癒率が2-3倍になります。まずは1日の行動パターンを知ること、寝る前の水分摂取を減らすこと、就寝前と起床直後にトイレに行くこと、失敗を叱るよりも成功を褒めてあげること等からはじめます。改善が乏しければ内服やアラーム療法など次の治療に進んでいきます。
腎臓病の日常生活上の注意点
食事
食塩をとり過ぎると、血液量(血管内の水分)が増えるため血圧が上がります。高血圧は腎臓の血管にダメージを及ぼすため、腎臓の機能を悪化させ、むくみの原因にもなります。食塩摂取量の基本は3g/日以上6g/日未満です。醤油やソース、加工食品は控えめにして、旨味のある食品(昆布、かつおだし)や香辛料、薬味を使用するなどの工夫により、上手な減塩を心がけましょう。タンパク質をとり過ぎると血液中の老廃物が増えるため、腎機能が低下した成人ではタンパク質制限を行いますが、一方でエネルギー摂取不足に陥らないために、栄養バランスのよい食事をとる必要があります。一日三食、野菜や海藻類をとるように心がけ、揚げ物や炒め物を減らして余分な脂質摂取を控えましょう。間食、夜食、アルコール類は控えてください。腎機能低下が進行した患者さんでは、血液中のカリウム(K)が増えてきます。Kは危険な不整脈を誘発するため、Kが多く含まれる食品(果物、イモ類、大豆、ほうれん草などの野菜)は量を減らし、調理法を工夫します(茹でこぼし、切って水にさらす、など)。
禁煙、節酒
喫煙は全身の血管にダメージを及ぼし、慢性腎臓病を悪化させ、脳心血管病のリスクを高めます。まずは禁煙をお願いします。アルコール摂取により脳血管障害のリスクが高まる可能性があるため、節酒を心がけてください。
運動
運動は、慢性腎臓病の進行にかかわる高血圧、糖尿病、脂質異常症、肥満などを改善させる効果があります。血尿のみ、あるいは軽度の蛋白尿のみであれば、運動制限はありません。軽度の蛋白尿と血尿であれば、軽いジョギング、ゴルフ、卓球、学生では一般の体育は可能です。中等度以上の蛋白尿のある人、あるいは運動や感冒後に蛋白尿・血尿が増加する人では、自転車、早足の散歩、ゆっくりとした水泳、学生であれば軽い体育は問題ありません。一方、腎機能の低下が進行した人、尿蛋白量が多い人、狭心症や心筋梗塞といった心血管合併症のある人については、散歩など軽めの運動にとどめます。
規則正しい生活
無理な残業など過労を避けて、睡眠を十分にとりましょう。
ワクチン
慢性腎臓病の患者さまでは免疫機能が低下しており、感染症に弱くなっています。インフルエンザワクチン、肺炎球菌ワクチンは感染するリスク、重症化するリスクを下げる効果がありますので、予防接種をお勧めします。

